Amón Sesmero, J.H. : COLPOSACROPEXIA LAPAROSCÓPICA
Seclaendosurgery.com (en línea) 2007, nº 21.
Disponible en Internet. http://www.seclaendosurgery.com/seclan21/articulos/art02.htm
ISSN: 1698-4412
NOTA:
Los archivos de vídeo que acompañan al presente artículo se encuentran en formato Windows Media Player. Puede descargarlo aquí (windows XP) o aquí (windows 98, ME y 2000).
RESUMEN
El mejor conocimiento anatómico y fisiológico del prolapso, ya sea urinario, genital o rectal ha generado técnicas de reconstrucción quirúrgica pelviana que dan una solución global del problema como ha sido la colposacropexia abdominal. La posibilidad de desarrollar la intervención por vía laparoscópica aporta la ventaja de una mejor visión en la disección profunda y una recuperación mas rápida de la paciente.
POSICIÓN
Realizamos preparación intestinal con solución laxante el día previo a la intervención. Profilaxis antibiótica y tromboembólica en las dos hras previas a la cirugía. La instalación de la paciente en la mesa de operaciones se hace en posición de decúbito dorsal, con las piernas separadas 60º, ligeramente flexionadas, y con vendaje elástico compresivo. Posteriormente realizamos un Trendelemburg de 25-30º aproximadamente.
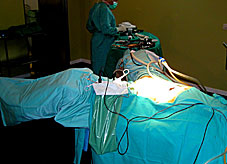 |
Figura 1 |
INSTRUMENTAL
No se necesita un instrumental especial para esta intervención, pero si es fundamental disponer de una valva de unos 15cm de longitud, plana, que introducida en vagina nos permita la elevación, descenso y lateralización, según convenga, de la cúpula vaginal, para exponer los espacios a disecar. Es conveniente disponer también de pinzas de coagulación bipolar, tijeras con coagulación monopolar, portaagujas y endograpadora para grapas helicoidales.
POSICIÓNDE LOS TRÓCARES
Utilizamos 4 trócares. Uno de 10mm a nivel del ombligo, para el laparoscopio, y 3 de 5 mm situados en pelvis. 2 de ellos en ambas fosas iliacas, 2 cm por dentro de la espina iliaca, y otro medial situado un poco más alto que los anteriores. Opcionalmente este último trocar puede ser de 10 mm para la introducción del material protésico y de sutura, ya que también podemos utilizar el puerto de la óptica para este cometido.
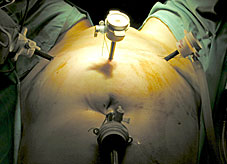 |
Figura 4 |
PRIMER TIEMPO. INCISIÓN PERITONEO PARIETAL (CLIP 2)
El primer tiempo de la disección es la incisión del peritoneo parietal posterior prevertevral a nivel del promontorio que es fácilmente reconocible visualmente o bien al tacto de la punta de las tijeras. Es importante reconocer en este tiempo la arteria iliaca externa, iliaca interna y vigilar la posición del ureter derecho y del intestino. Si bien la posición de Trendelenburg libera del pelvis del contenido intestinal, ocasionalmente puede ser necesario la fijación del sigma a la pared intestinal, lo que hacemos con un punto de seda con aguja recta introducido por el flanco izquierdo, que pasamos por el epiplón. Este gesto facilita la disección posterior. Creamos una abertura para que el gas nos ayude en la disección. Continuamos la incisión del peritoneo sobre un eje vertical por fuera del mesosigma en dirección al fondo de saco de Douglas, hasta el peritoneo prerectal que es expuesto con la ayuda de la valva vaginal .
 VER CLIP 2
VER CLIP 2
DISECCCION ESPACIO RECTO-VAGINAL (CLIP 3)
Este debe ser siempre el primer espacio a disecar para evitar una eventual acumulación de sangre en el Douglas si realizamos primero la disección del otro espacio. La valva introducida en el fondo de saco vaginal posterior o en el fondo vaginal, si no existe útero, y empujada hacia arriba permite tensar los ligamentos uterosacros y exponer la cara anterior del fondo de saco de Douglas. Realizamos una incisión en la línea media de un ligamento a otro. La disección se dirige en dirección de la pared posterior de la vagina, rechazando el recto hacia abajo .Este plano de disección corresponde a la fascia rectovaginal, que se extiende desde el núcleo central del periné a los ligamentos uterosacros y lateralmente a la aponeurosis de los músculos pubo-coxigeos. La disección se realiza con tijera monopolar ayudada en la coagulación por la pinza bipolar. Con esta disección liberamos la cara anterior del recto de cara posterior de la vagina. La preparación de este espacio se continua por fuera del recto hasta la pared lateral de la pelvis a través de la fosa pararrectal a cada lado. La abertura del espacio graso laterorrectal nos va a permitir descubrir al final de la disección los músculos elevadores del ano con su aponeurosis, donde anclaremos la malla posterior. En este momento se pueden visualizar los vasos hemorroidales medios que pueden ser respetados o coagulados según convenga. Este gesto se realiza en ambos lados, rechazando el recto medialmente, para abordar la parte posterior de los elevadores. En la disección se puede distinguir el fasciculo puborectal y el pubocoxigeo separados por por el arco tendinoso de inserción de ambos que constituye el ligamento sacroisquiatico, reconocible por su aspecto blanquecino. El espacio creado permite ver el recto en la línea media, el canal anal al fondo, la pared posterior de la vagina arriba, y los músculos elevadores del ano lateralmente.
 VER CLIP 3
VER CLIP 3
DISECCION ESPACIO VESICO-VAGINAL (CLIP 4)
Para la disección del espacio vésico-vaginal la vejiga es rechazada hacia arriba y la valva vaginal desciende la vagina caudalmente. La disección comienza en la línea media, por debajo del peritoneo retrovesical, teniendo por referencia el balón de la sonda vesical y sobre todo el color nacarado de la cara anterior de la vagina. La sección del tejido adherencial permite separar los dos órganos en un plano poco vascularizado que corresponde a la aponeurosis vesico-vaginal. La disección esta limitada lateralmente por los alerones vesicales y al fondo por el retrotrígono. En este espacio anclaremos la malla anterior.
 VER CLIP 4
VER CLIP 4
PREPARACIÓN DE LAS MALLAS (CLIP 5)
Preparamos dos mallas de prolene de 15 cm de largo por 3 cm de ancho aproximadamente con diferente forma para cada espacio. En la malla posterior se recorta su parte distal en forma de arco para pasar por encima del recto sin compresión y anclarse en los músculos elevadores. En un extremo del arco se coloca un hilo de sutura preanudado. La malla anterior de 10-12 cm de longitud y 3 cm de anchura se talla en punta en la que se coloca un hilo de sutura preanudado.
 VER CLIP 5
VER CLIP 5
FIJACIÓN MALLA POSTERIOR (CLIP 6)
La sutura se realiza con puntos de material irreabsorbible del 0. La malla posterior se ancla en la aponeurosis de los elevadores saltando por encima del recto. Un punto la ancla medialmente a la cara posterior de la vagina y, finalmente, se ancla a cada ligamento uterosacro.
 VER CLIP 6
VER CLIP 6
FIJACIÓN MALLA ANTERIOR (CLIP 7)
La malla anterior se fija inicialmente a la cara anterior de la vagina en el fondo del espaciovesico-vaginal disecado. Posteriormente, otros puntos sueltos la anclan a vagina en la proximidad del fondo vaginal. Los puntos no deben ser transfisiantes.
 VER CLIP 7
VER CLIP 7
FIJACIÓN AL PROMONTORIO (CLIP 8)
La incisión realizada en el peritoneo parietal permite ver los vasos iliacos primitivos y el ureter y medialmente a ellos el promontorio que descubrimos con disección roma para exponer la superficie blanquecina del ligamento vertebral anterior. Las dos mallas son prendidas con una pinza y expuestas sin ninguna tensión sobre dicha zona para ser son fijadas mediante varias grapas metálicas al promontorio.
 VER CLIP 8
VER CLIP 8
REPERITONIZACIÓN (CLIP 9)
Finalmente realizamos una reperitonización desde el ligamento uterosacro izquierdo hasta el promontorio para enterrar el material protésico. Debemos prestar atención al ureter derecho, al realizar este gesto final. La colposacropexia o promontofijación laparoscópica con mallas resuelve el prolapso de cúpula vaginal aparecido después de una histerectomía o el prolapso uterino -si hay que conservar el útero- de forma eficaz y fisilógica al reposicionar los órganos pélvicosen su lugar anatómico, dejando intacto el funcionalismo vaginal para la relación sexual, con resultados duraderos.
 VER CLIP 9
VER CLIP 9
DRENAJE
Raramente se precisa drenaje.
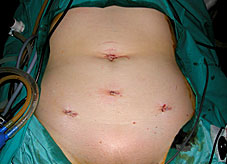 |
Figura 5 |





