

 |
||
| [INTRODUCCIÓN] [TÉCNICAS QUIRÚRGICA] [TÉCNICAS OPERATORIAS] [FUNDUPLICATURA DE NISSEN] [FUNDUPLICATURA DE TOUPET] [FUNDUPLICATURA DE HILL] [DISCUSIÓN] [BIBLIOGRAFÍA] | ||
DISCUSIÓN Actualmente, la cirugía laparoscópica del reflujo gastroesofágico es una alternativa al tratamiento médico. Esta es una intervención efectiva y puede llevarse a cabo con una baja morbilidad y mortalidad. Los resultados postoperatorios son buenos, incluso en algunas series, como la de Granderath (12) con un seguimiento de hasta 5 años, se han obtenido valores normales de manometría y pHmetría de 24 h. en un 95% de los pacientes. Aunque se ha discutido sobre si la laparoscopia podía igualar en resultados a la cirugía abierta, nosotros pensamos que lo único que debe diferenciar ambas intervenciones es en el abordaje, ya que la realización de la fundoplicatura no debe variar. Nilsson (13), en un estudio randomizado y prospectivo, no encuentra diferencias significativas entre la fundoplicatura de Nissen por vía abierta o por vía laparoscópica. De las intervenciones posibles, las más utilizadas son la fundoplicatura de Nissen y la de Toupet. ¿Cuándo elegir una u otra? Existe un consenso en la utilización de la intervención de Toupet en casos de trastornos motores, debido a la posibilidad de una mayor dificultad al paso de los alimentos con la técnica de Nissen. Esto no se ha podido comprobar y hay autores que realizan en todos los casos intervenciones de Nissen, independientemente de la presencia de trastornos motores, ya que no encuentran diferencias en el postoperatorio entre pacientes con trastornos motores o sin ellos. (14) Zornig (15), en un estudio prospectivo y randomizado, comprobó que la presencia de disfagia en la técnica de Nissen no se correlacionaba con la existencia de un trastorno motor. También apreció una menor incidencia de disfagia con la técnica de Toupet y con una efectividad igual que la técnica de Nissen. En nuestra experiencia, hemos podido corroborar estos resultados. Como ventaja, la técnica de Toupet, evita la sección de los vasos breves, con una menor incidencia, teórica, de lesiones esplénicas. Como inconveniente, es más laboriosa, al necesitar más puntos de sutura para la creación de la válvula, que en la técnica de Nissen. Opinamos que siempre se deben cerrar los pilares; de esta forma no sólo se consigue evitar un posible desplazamiento de la válvula al tórax, sino que también se refuerza la barrera antirreflujo durante las contracciones diafragmáticas. Granderath (16) realiza de forma sistemática el cierre de los pilares con la colocación de una malla de polipropileno, al considerar que el cierre simple con suturas no evita la posibilidad de ruptura de las mismas y el ascenso de la válvula. Estos pacientes presentaron, en el postoperatorio inmediato, una mayor incidencia de disfagia. Pensamos que no está indicada la utilización rutinaria de una malla para el cierre de la crura. En nuestro servicio realizamos de forma sistemática la fijación de la válvula al pilar derecho y al diafragma, para evitar esa posible “rotura” de los puntos y ascenso de la misma. La hernia hiatal tipo II, o paraesofágica, y la hernia hiatal mixta, o tipo III, 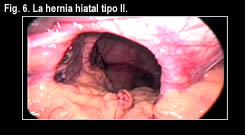 (fig.
6) presentan varios problemas, desde el punto de vista técnico,
difíciles de resolver. En primer lugar, tenemos que responder
a las siguientes preguntas: ¿Cómo cerrar el hiato esofágico?;
¿es necesario asociar una técnica antirreflujo en el
caso de las hernias paraesofágicas puras? Y por último,
¿cuándo hay que asociar una gastroplastia de Collis? (fig.
6) presentan varios problemas, desde el punto de vista técnico,
difíciles de resolver. En primer lugar, tenemos que responder
a las siguientes preguntas: ¿Cómo cerrar el hiato esofágico?;
¿es necesario asociar una técnica antirreflujo en el
caso de las hernias paraesofágicas puras? Y por último,
¿cuándo hay que asociar una gastroplastia de Collis?
En una revisión de los pacientes intervenidos en nuestro servicio que presentaban este tipo de hernias, en ninguno de ellos hemos utilizado malla. (10) Hay autores como Edelman (17) que usan una malla de polipropileno, de dimensiones que van desde 6 * 8 hasta 8 * 15 en toda su serie. Otros autores, como Willekes (18, utilizan la malla sólo para cerrar grandes defectos y usan una malla de Gore-tex (de 2 mm de grosor) en lugar de mallas de Marlex por tener una textura más suave y menos rígida, y para evitar la tendencia de la última a crear adherencias muy densas con las estructuras vecinas. Nosotros pensamos que el cierre del defecto con suturas no reabsorbibles, junto con una adecuada técnica antirreflujo, es suficiente para asegurar un correcto cierre y prevenir las recurrencias. Oddsdottir (19) coincide con nosotros y además desaconseja el uso de material sintético en la unión gastroesofágica. En nuestra serie realizamos 2 gastropexias a nuestros dos primeros casos, con la finalidad de evitar una recurrencia de la hernia. Hay autores como Edelman (17) que defienden el uso de la gastropexia, e incluso realizan una gastrostomía (20) para fijar el estómago a la pared abdominal, con la intención de prevenir la aparición de vólvulos. La asociación de una técnica antirreflujo en el tratamiento de estas grandes hernias es un tema controvertido. Nosotros hemos realizado una funduplicatura de Nissen sin ligar los vasos cortos en los casos en los que tuvimos evidencia de reflujo gastroesofágico en el preoperatorio y una técnica de Dor en aquellos en los que no la hubo. En nuestra opinión, el fundus es suficientemente móvil en estas grandes hernias para poder realizar la fundoplicatura sin tensión. Ellis (21) defiende que el procedimiento antirreflujo debería hacerse sólo si hay evidencia de un esfínter esofágico inferior defectuoso, pre o intraoperatorio. Los cirujanos que realizan una técnica antirreflujo justifican este proceder en base a que más del 18% de los pacientes tuvieron síntomas de reflujo gastroesofágico en el postoperatorio tras una simple reparación anatómica (22). Las modificaciones anatómicas durante la operación pueden alterar los mecanismos antirreflujos. (18) Casabella (23) realiza sistemáticamente una fundoplicatura, al opinar que de esta forma se restaura la competencia del esfínter y se previene un posible reflujo postoperatorio, siendo un método ideal para fijar el estómago en una posición subdiafragmática. Por el contrario los cirujanos que usan las técnicas antirreflujo de forma selectiva se basan en que los pacientes que presentan este tipo de hernias rara vez presentan síntomas de reflujo gastroesofágico y el 80% de los pacientes con reparación simple anatómica de la hernia no tienen reflujo postoperatorio y, por tanto, no sería necesario un procedimiento antirreflujo rutinario. (22) Swanstrom (24) opina que aproximadamente un 14 % de los pacientes que van a ser intervenidos para realizarles un tratamiento antirreflujo o para ser tratados de una hernia paraesofágica presentan un esófago corto. De estos pacientes un 30% no presentan dificultad para ser tratados laparoscopicamente. Por el contrario, de un 20 a un 70% pueden beneficiarse de un alargamiento del esófago mediante la gastroplastia de Collis. De esta forma, según este autor, se minimiza la posibilidad de disfagia, recurrencia del reflujo o de la hernia hiatal. En nuestra experiencia no hemos tenido que desarrollar ninguna técnica de Collis durante la reparación de las grandes hernias hiatales. La gastroplastia de Collis puede complicarse por la presencia de secreción ácida proximal a la fundoplicatura y presentar una pérdida de la motilidad esofágica distal. (25) Este problema debe obligarnos a una revisión más exhaustiva de las posibles complicaciones a largo plazo de esta técnica. En este tipo de hernias tan voluminosas, o para realizar la gastroplastia, se ha aplicado la cirugía laparoscópica asistida con la mano. (26) Pensamos que el tratamiento quirúrgico en las hernias hiatales tipo II o paraesofágicas es obligatorio, y que la aproximación laparoscópica a esta enfermedad supone una extraordinaria opción operatoria con considerables ventajas frente a las vías de abordaje abiertas. Asimismo, creemos que una correcta disección de la unión gastroesofágica y la resección del saco herniario, (27) junto a una técnica antirreflujo (Nissen o Dor), sin interposición de malla, es la mejor alternativa frente a diversas opiniones. (10). |
||
 |
 |


