41ST WORLD CONGRESS OF SURGERY OF ISS/SIC
Elena Ortiz Oshiro
 Durante los días 21 a 25 de agosto 2005 se ha celebrado el 41st Congreso Mundial de Cirugía de la Sociedad Internacional de Cirugía (ISS/SIC) en la ciudad sudafricana de Durban. SECLAEndosurgery estuvo allí y en el presente reportaje se recogen algunos de los aspectos más interesantes del Congreso.
Durante los días 21 a 25 de agosto 2005 se ha celebrado el 41st Congreso Mundial de Cirugía de la Sociedad Internacional de Cirugía (ISS/SIC) en la ciudad sudafricana de Durban. SECLAEndosurgery estuvo allí y en el presente reportaje se recogen algunos de los aspectos más interesantes del Congreso.
Once salas del Centro Internacional de Convenciones de Durban (ICC Durban) dieron acogida a gran número de cirujanos de todo el mundo en un extenso programa que abarcaba los aspectos más importantes de la práctica quirúrgica en todos sus ámbitos.
El programa científico se inició el lunes 22 de agosto a las 8:30 H con la Apertura del Congreso, a cargo del Dr. J. Rüdiger Siewert (Alemania), Presidente de la Sociedad Internacional de Cirugía y Presidente del Congreso, y continuó inmediatamente con la ya clásica Conferencia Grey Turner (Sala 1A), impartida por el Dr. S.A. Wells Jr. (USA). El título de la conferencia era “Genetic screening and prophylactic surgery in cancer”, y bajo este atractivo epígrafe, el ponente hizo un recorrido por los aspectos más interesantes de la llamada “Cirugía profiláctica” y las líneas de investigación seguidas en algunos tipos de cánceres que se relacionan con mutaciones genéticas, como el cáncer de mama, del que se sabe que la presencia de las mutaciones BRCA-1 y BRCA-2 aumenta el riesgo de padecerlo. La conferencia terminó con un epílogo que merece destacarse porque pertenece a nuestro Machado:
“The eye that you see is not an eye because you see it,
it is an eye because it sees you”
(El ojo que ves no es un ojo porque tú lo ves,
es un ojo porque te ve a ti)
A las 10:30 H en la misma sala, el Presidente de la Asociación de Cirujanos de Sudáfrica (ASSA), Dr.M.R.Q. Davies (Sudáfrica), dirigió también un Saludo de Apertura a todos los asistentes al Congreso. Se continuó con una Main Session sobre “Social aspects in GI surgery in South Africa”, moderada por J.H.R. Becker (Sudáfrica) y J.R. Siewert (Alemania). En esta Sesión se trataron diversas cuestiones de la cirugía gastrointestinal desde la perspectiva sudafricana, a la luz de los recientes cambios sociales que se han producido en este país: cuestiones como el cáncer gástrico, la pancreatitis, la colelitiasis y la hipertensión portal, fueron abordadas por diferentes cirujanos locales que aportaron sus puntos de vista desde el entorno en que su ejercicio profesional se desarrolla.
 A modo de resumen, hay que tener en cuenta que los cambios políticos ocurridos tras la democratización de Sudáfrica en 1994 han afectado de forma considerable al sistema sanitario, poniendo el énfasis en la mejoría de la atención primaria comunitaria, previamente desatendida. A consecuencia de ello, los fondos de los hospitales terciarios se han visto drásticamente reducidos, lo que en la actualidad está comprometiendo su capacidad de ofrecer asistencia, docencia e investigación de excelencia. La cirugía de alto nivel se ha visto particularmente afectada, y ahora carece de posibilidades de adquirir nuevas tecnologías, que forman parte integral de la enseñanza y la práctica modernas. Los cirujanos del sistema público tienen que dedicar parte de su tiempo a la atención en pequeños hospitales regionales, y la necesidad de profesionales está siendo cubierta por el gobierno con cirujanos extranjeros. El contraste es muy llamativo con la abundancia de cirujanos que existe en el relativamente pequeño sector privado, que goza de los beneficios de la mejor medicina del llamado Primer Mundo. El reto es la progresión hacia un sistema eficaz a todos los niveles. Es necesario asegurar que la formación de los médicos sudafricanos, cuya alta calidad tiene un reconocimiento internacional, pueda mantenerse durante este periodo de transición.
A modo de resumen, hay que tener en cuenta que los cambios políticos ocurridos tras la democratización de Sudáfrica en 1994 han afectado de forma considerable al sistema sanitario, poniendo el énfasis en la mejoría de la atención primaria comunitaria, previamente desatendida. A consecuencia de ello, los fondos de los hospitales terciarios se han visto drásticamente reducidos, lo que en la actualidad está comprometiendo su capacidad de ofrecer asistencia, docencia e investigación de excelencia. La cirugía de alto nivel se ha visto particularmente afectada, y ahora carece de posibilidades de adquirir nuevas tecnologías, que forman parte integral de la enseñanza y la práctica modernas. Los cirujanos del sistema público tienen que dedicar parte de su tiempo a la atención en pequeños hospitales regionales, y la necesidad de profesionales está siendo cubierta por el gobierno con cirujanos extranjeros. El contraste es muy llamativo con la abundancia de cirujanos que existe en el relativamente pequeño sector privado, que goza de los beneficios de la mejor medicina del llamado Primer Mundo. El reto es la progresión hacia un sistema eficaz a todos los niveles. Es necesario asegurar que la formación de los médicos sudafricanos, cuya alta calidad tiene un reconocimiento internacional, pueda mantenerse durante este periodo de transición.
(Bornman PC, Krige JEJ. Perspectives of surgery in the New South Africa. World J Surg 29, 949-952, 2005)
A las 14:00 H en la Sala 1B se celebró un Symposium compartido entre la SIC/ISS y la OESO (Organisation Mondiale d’Etudes Spécialisées sur les Maladies de l’Oesophage), sobre Barrett’s esophagus, moderado por los Dres. R. Giuli (Francia) y J. Stein (Alemania). La primera ponencia, del Dr. R. Giuli, titulada “The disease of the new Century?”, planteaba cuales son los hechos aceptados en el llamado esófago de Barrett (aparición de lesiones lineales en la mucosa del esófago distal, posibilidad de malignización, asociación con incompetencia esfinteriana), y su importante prevalencia (2-45%), así como la posibilidad de regresión del epitelio ectópico. Las diferentes posibilidades terapéuticas (farmacoterapia, ablación endoscópica de la mucosa, cirugía) no evitan la necesidad de seguimiento endoscópico anual durante toda la vida del paciente.
A continuación el Dr. D. Watson (Australia) continuó con la “Efficacy of antireflux surgery in Barrett’s esophagus”. El ponente señaló la escasez de estudios de calidad que puedan responder a esta importante cuestión, ya que en general la literatura relacionada adolece de tiempos de seguimiento muy cortos y falta de aleatorización de las muestras. Sin embargo mencionó los resultados de algunos estudios publicados y la problemática de la interpretación de los informes anatomopatológicos. A la controvertida pregunta de si la cirugía previene el cáncer parece que desgraciadamente la respuesta es que no.
 Una perspectiva algo diferente manifestó el Dr. A. Csendes (Chile), en su ponencia “Prevention of progression by bile diversión?”. ¿Qué ocurre tras la cirugía antirreflujo con el esófago de Barrett? Para el Dr. Csendes la respuesta a esa pregunta depende de la longitud del Barrett: los de segmento corto mejoran, pero en los de segmento largo la metaplasia intestinal no regresa tras la cirugía antirreflujo, y puede progresar a displasia. El adenocarcinoma puede aparecer tanto en pacientes sintomáticos como en pacientes asintomáticos, pero siempre con reflujo recurrente. ¿Qué hacer entonces con los pacientes con Barrett de segmento largo? El Dr. Csendes recomienda la cirugía de supresión ácida asociada a diversión duodenal en estos pacientes. En una serie de 78 casos publicada en Surgery en 2005 consigue la regresión de la metaplasia intestinal al cabo de una media de 20 años.
Una perspectiva algo diferente manifestó el Dr. A. Csendes (Chile), en su ponencia “Prevention of progression by bile diversión?”. ¿Qué ocurre tras la cirugía antirreflujo con el esófago de Barrett? Para el Dr. Csendes la respuesta a esa pregunta depende de la longitud del Barrett: los de segmento corto mejoran, pero en los de segmento largo la metaplasia intestinal no regresa tras la cirugía antirreflujo, y puede progresar a displasia. El adenocarcinoma puede aparecer tanto en pacientes sintomáticos como en pacientes asintomáticos, pero siempre con reflujo recurrente. ¿Qué hacer entonces con los pacientes con Barrett de segmento largo? El Dr. Csendes recomienda la cirugía de supresión ácida asociada a diversión duodenal en estos pacientes. En una serie de 78 casos publicada en Surgery en 2005 consigue la regresión de la metaplasia intestinal al cabo de una media de 20 años.
Cerró el Symposium la ponencia “Radical surgery, limited resection or endoscopic mucosectomy in high grade displasia and early cancer”, del Dr. H.J. Stein (Alemania). Para este ponente la displasia de alto grado debe tratarse como el carcinoma in situ, y hay que tener en cuenta que el cáncer en el Barrett es multicéntrico en el 40 al 70% de los casos.
 Del apretado programa del martes 23 elegimos la Main Session de la EAES (European Association of Endoscopic Surgeons) sobre Gastric Surgery, a las 14:00 H en la Sala 12ABE. Esta Sesión fue moderada por el Dr. E. Lezoche (Italia). La primera ponencia correspondió al Dr. H. Lau (Hong Kong) sobre “Laparoscopic treatment of perforated ulcer”. El Dr. Lau mostró la técnica laparoscópica de reparación de la úlcera gastroduodenal perforada con el parche de Graham Steele (con epiplon anudado sobre la perforación), y presentó los resultados de un análisis prospectivo comparando los resultados de este abordaje con la técnica abierta tradicional. La conversión era más frecuente en pacientes que ingresaban en situación de shock y en pacientes con clínica de más de 24 horas. El abordaje laparoscópico tenía ventajas en cuanto a la incidencia de dolor postoperatorio, los requerimientos analgésicos y la incidencia de infección torácica postoperatoria. Sin embargo, no había diferencia entre ambos abordajes en cuanto a la incidencia de dehiscencia de sutura en el postoperatorio. La conclusión de este ponente era que el abordaje laparoscópico es superior en ausencia de factores de Boey (shock, presencia de patología médica importante asociada, clínica durante más de 24 horas). Además el Dr. Lau afirmó que la sutura primaria solo es aceptable en caso de úlceras agudas.
Del apretado programa del martes 23 elegimos la Main Session de la EAES (European Association of Endoscopic Surgeons) sobre Gastric Surgery, a las 14:00 H en la Sala 12ABE. Esta Sesión fue moderada por el Dr. E. Lezoche (Italia). La primera ponencia correspondió al Dr. H. Lau (Hong Kong) sobre “Laparoscopic treatment of perforated ulcer”. El Dr. Lau mostró la técnica laparoscópica de reparación de la úlcera gastroduodenal perforada con el parche de Graham Steele (con epiplon anudado sobre la perforación), y presentó los resultados de un análisis prospectivo comparando los resultados de este abordaje con la técnica abierta tradicional. La conversión era más frecuente en pacientes que ingresaban en situación de shock y en pacientes con clínica de más de 24 horas. El abordaje laparoscópico tenía ventajas en cuanto a la incidencia de dolor postoperatorio, los requerimientos analgésicos y la incidencia de infección torácica postoperatoria. Sin embargo, no había diferencia entre ambos abordajes en cuanto a la incidencia de dehiscencia de sutura en el postoperatorio. La conclusión de este ponente era que el abordaje laparoscópico es superior en ausencia de factores de Boey (shock, presencia de patología médica importante asociada, clínica durante más de 24 horas). Además el Dr. Lau afirmó que la sutura primaria solo es aceptable en caso de úlceras agudas.
Estaba previsto continuar con dos ponencias de los Dres. J. L. Dulucq (Francia) y J. S. Azagra (Luxemburgo), pero ambos se encontraban ausentes, por lo que continuó la presentación del Dr. L. Angrisani (Italia), sobre “Gastroplasties for morbid obesity: for whom?”. Este cirujano presentó la experiencia del Hospital San Giovanni Bosco de Nápoles (Italia) sobre 790 procedimientos para tratar la obesidad mórbida llevados a cabo durante 5 años. Sobre los balones intragástricos, el Dr. Angrisani afirmó que consiguen una media de pérdida de exceso de peso del 20% y que la idea al colocarlos es preparar a ciertos pacientes para la cirugía, pero muchos de ellos la rechazan después. En cuanto al Lap Band, desde la importante experiencia del grupo italiano (5.290 pacientes intervenidos desde 1996), este ponente estableció las siguientes contraindicaciones:
- BMI mayor o igual a 50
- Pacientes aficionados a los dulces
- Edad superior a 60 años
- Incapacidad para practicar ejercicio físico
- Reflujo gastroesofágico
Y además está el problema de los fallos de la banda, para el que desde Padua se propone añadir una diversión duodenal sin tocar el estómago. El protocolo de tratamiento secuencial de la obesidad propuesto por este ponente era el siguiente:
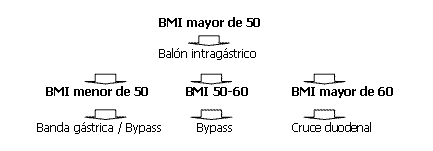
La última ponencia de esta Sesión correspondió al Dr. J. Mouiel (Francia) sobre “Gastroplasties for morbid obesity: which techniques?”. El ponente presentó diversas alternativas técnicas laparoscópicas para el tratamiento de esta patología: colocación de banda gástrica, gastroplastia vertical bandeada más Nissen, bypass gástrico con anastomosis gastroyeyunal según la técnica de Higa (a mano en dos planos) y gastrectomía lineal con switch duodenal. Su conclusión fue que la cirugía es el único método que puede mantener una pérdida de peso duradera en estos pacientes y que es necesario seleccionar la técnica adecuada a cada caso.
Durante la Discusión, el Dr. A. Baltasar (Alcoy, Alicante), cirujano español con conocida experiencia en cirugía bariátrica, comentó los problemas del balón intragástrico y afirmó que la cirugía del futuro para estos pacientes es la gastrectomía lineal dejando un tubo lo suficientemente estrecho. También se habló en la Discusión de las complicaciones del bypass gastroyeyunal a largo plazo: úlceras de boca anastomótica (2-3% de incidencia) y estenosis (2-6% de incidencia).
A continuación en la misma Sala se continuó con otra Main Session de la EAES sobre Gastroesophageal Junction and Laparoscopy (16:00 H), moderada por el Dr. E. Ancona (Italia). La primera ponencia, titulada “GERD and esophageal motor disorders: tailored approach, no difference, no touch?”, corrió a cargo del Dr. Hölscher (Alemania), que concluyó destacando la dificultad de definición de los trastornos motores esofágicos y afirmando que la mejor postura ante los trastornos esofágicos severos es “no tocar”. Continuó el Dr. G. Zaninotto (Italia), hablando sobre “Barrett’s esophagus: medical or laparoscopic treatment?” y afirmando en su ponencia que la metaplasia intestinal es reversible y que el Nissen revierte la metaplasia en el Barrett de segmento corto. El único problema es que, aunque la cirugía antirreflujo es una buena opción para el paciente, no se le puede asegurar que con eso evite el desarrollo de cáncer.
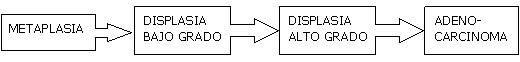
A continuación, el moderador de la Sesión, el Dr. E. Ancona, presentó la ponencia “Intramucosal adenocarcinoma: an indication for minimal invasive treatment (endoscopic? laparoscopic?)”. Esta presentación resultó muy ilustrativa de la problemática de esta patología. El desarrollo del adenocarcinoma de Barrett es secuencial:
Entre las herramientas más útiles para el seguimiento de estos pacientes, el Dr. Ancona destacó la ultrasonografía endoscópica, capaz de determinar el grado de invasión de la pared esofágica en presencia de estas alteraciones. El manejo más complicado en opinión del ponente era el de la displasia de alto grado, cuyas opciones terapéuticas iban desde la esofaguectomía hasta un abanico de posibilidades de ablación endoscópica de la mucosa esofágica mediante diversos procedimientos:
- Mecánicos (mucosectomía)
- Químicos
- Terapia fotodinámica
- Láser de argón
E incluso un estrecho seguimiento endoscópico podía ser la única indicación terapéutica de estos pacientes. El ponente presentó una serie de 25 pacientes con Barrett displásico de alto grado (período 1990 – 2004), de los cuales 5 no eran adecuados para la cirugía, por lo que se les realizó tratamiento médico y seguimiento endoscópico, y de los otros 20, 3 rehusaron la intervención y pasaron al grupo anterior. Los restantes 17 fueron intervenidos realizándose una esofaguectomía profiláctica. El Dr. Ancona dejó abierta la cuestión del papel de la cirugía minimamente invasiva en estos pacientes.
Cerró la Sesión el Dr. O. P. Horvath (Hungría) con la ponencia “Laparoscopic treatment of large hiatal hernia”.
Del programa científico del miércoles 24 destacaremos la Conferencia Martin Allgöwer de la ISS/SIC, que precedió a la Asamblea General de la Sociedad en la Sala 1A a las 16:00 H. Esta conferencia fue impartida por el Dr. W. E. G. Thomas (United Kingdom) y versó sobre “Teaching and assessing surgical competence: how, why, when and who”. El conferenciante empezó recordando la figura de Martín Allgöwer, presidente de la ISS/SIC en 1979 y fundador de la Asociación para el Estudio de la Osteosíntesis, que inició también los Cursos de Entrenamiento Quirúrgico de Davos (Suiza), que ahora son mundialmente reconocidos. El Dr. Thomas explicó los fundamentos de la enseñanza de la competencia quirúrgica basándose en los objetivos de tales cursos, que son proporcionar al alumno:
- Sólidos conocimientos de base
- Buena capacidad comunicativa
- Habilidad técnica
- Excelente juicio clínico
Teniendo en cuenta los principios de la enseñanza de los adultos, y las características que este aprendizaje especial debe tener, el conferenciante explicó los diversos procedimientos que se aplican en los Cursos de Davos para la formación quirúrgica. Así, en orden creciente: entrenamiento en habilidades, realidad virtual, simulaciones, visualización de videos, visualización de expertos, aproximación paulatina al procedimiento quirúrgico, realización del procedimiento quirúrgico.
Refiriéndose a la competencia quirúrgica, el Dr. Thomas terminó su conferencia recordando una famosa frase de W. Churchill:
“I am easily satisfied with the very best”
y añadiendo:
“We should be satisfied with nothing else!”
 Relación de abstracts de la categoría "Endoscopy surgery"
Relación de abstracts de la categoría "Endoscopy surgery"





